Twój wynik żelaza jest w normie, ale wciąż opadasz z sił? Zbadaj ten ukryty parametr

Ciągłe wyczerpanie organizmu, z którym nie radzi sobie ani sen, ani kawa, to nierzadko efekt wyczerpanych magazynów żelaza – nawet jeśli klasyczna morfologia nie wskazuje anemii. Według wytycznych Światowej Organizacji Zdrowia (WHO), kluczowym wskaźnikiem jest poziom ferrytyny, a jego odpowiednia interpretacja może ocalić przed niepotrzebnymi wydatkami i uszkodzeniem wątroby.
- Dlaczego prawidłowy wynik żelaza wcale nie oznacza jego wystarczającej ilości w organizmie?
- Jakie 4 badania pozwalają precyzyjnie zdiagnozować przyczynę braku energii?
- Dlaczego samodzielna suplementacja stwarza poważne ryzyko dla zdrowia?
Ukryty wróg wydolności – niedobór bez anemii
Przewlekłe osłabienie, bladość skóry, szybkie męczenie się podczas wchodzenia po schodach czy łamliwe paznokcie to objawy często bagatelizowane i zrzucane na karb przepracowania. Pierwszym krokiem diagnostycznym jest zazwyczaj podstawowa morfologia. Jeśli poziom hemoglobiny mieści się w normie, poszukiwanie przyczyny często się kończy. To poważny błąd.
Metaanalizy badań z randomizacją, publikowane m.in. w „British Journal of Nutrition”, jednoznacznie wskazują, że sam niedobór żelaza bez anemii (tzw. IDNA) jest potężną przyczyną chronicznego zmęczenia i spadku wydolności fizycznej. Problem ten dotyka szczególnie kobiet w wieku rozrodczym (ze względu na comiesięczną utratę krwi), osób zmagających się z zaburzeniami wchłaniania oraz pacjentów z przewlekłymi stanami zapalnymi.

Żelazo a ferrytyna – dlaczego obydwa wskaźniki są ważne?
Podstawowym błędem diagnostycznym jest oznaczanie wyłącznie poziomu żelaza w surowicy. Żelazo surowicze stanowi jedynie ułamek całkowitej zawartości tego pierwiastka w organizmie – jest to frakcja krążąca we krwi, transportowana na bieżące potrzeby komórek. Jego stężenie charakteryzuje się dużą zmiennością dobową i zależy bezpośrednio od ostatnio spożytego posiłku.
Z kolei ferrytyna jest głównym białkiem magazynującym żelazo. Występuje ona w komórkach wątroby, szpiku kostnego i śledziony. Stężenie ferrytyny we krwi bezpośrednio odzwierciedla wielkość trwałych rezerw żelaza w całym organizmie. W przypadku niedostatecznej podaży lub utraty krwi, organizm w pierwszej kolejności czerpie z magazynów tkankowych. W efekcie poziom żelaza we krwi może pozostawać w normie, podczas gdy rezerwy ustrojowe są już na wyczerpaniu. Światowa Organizacja Zdrowia określa rygorystyczne wytyczne: wynik ferrytyny poniżej 30 µg/L u osób dorosłych jest medycznym potwierdzeniem wyczerpania zapasów, co bezpośrednio tłumaczy występowanie objawów przewlekłego zmęczenia.
Zobacz także:
4 badania, które należy wykonać na czczo
Zniechęcenie długimi kolejkami w placówkach NFZ sprawia, że wielu pacjentów sięga po silne preparaty z żelazem bez wcześniejszej diagnostyki. Jest to postępowanie wysoce ryzykowne. Nadmiar żelaza ma działanie toksyczne – pierwiastek ten odkłada się w narządach miąższowych, głównie w wątrobie, prowadząc do jej uszkodzenia. Dodatkowo niska ferrytyna u pacjentów powyżej 50. roku życia może być wczesnym objawem maskującym przewlekłe, utajone krwawienia z przewodu pokarmowego, które wymagają pilnej diagnostyki onkologicznej i gastrologicznej.
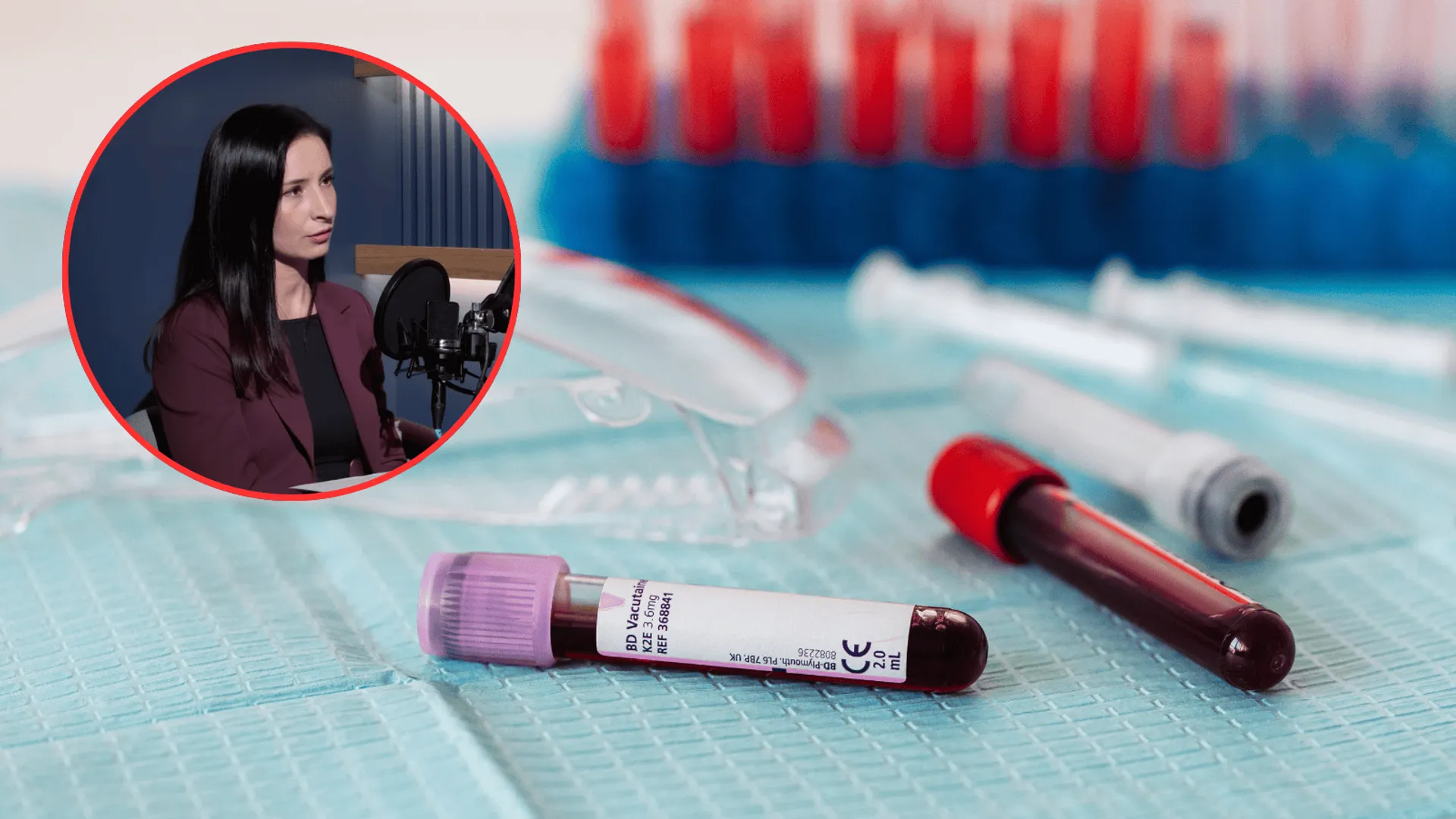
Przed wdrożeniem jakiegokolwiek leczenia, niezbędne jest wykonanie rozszerzonego panelu z krwi. Krew należy pobrać w godzinach porannych, bezwzględnie na czczo, z zachowaniem od 8 do 12 godzin przerwy od ostatniego posiłku. Kompletny zestaw diagnostyczny obejmuje:
- Ferrytynę – oceniającą faktyczny stan tkankowych magazynów żelaza.
- Żelazo w surowicy – określające bieżącą pulę krążącą w naczyniach krwionośnych.
- TIBC (całkowita zdolność wiązania żelaza) lub transferynę – białko transportowe, którego stężenie i wysycenie pomaga różnicować rodzaje niedoborów.
- Pełną morfologię krwi – pozwalającą wykluczyć już rozwiniętą niedokrwistość (anemię).
Analiza tych czterech wskaźników łącznie daje lekarzowi pełen obraz kliniczny gospodarki żelazem i pozwala na bezpieczne zaplanowanie leczenia.
| Artykuł ma charakter poglądowy i informacyjny. Nie stanowi porady medycznej ani nie zastępuje konsultacji z lekarzem lub farmaceutą. |
Źródło: WHO, British Journal of Nutrition, 2017 (Meta-analizy RCT – Yokoi K, Konomi A), Świątczak M et al. PMC9498000, 2022 oraz powszechna wiedza kliniczna z zakresu gastroenterologii.