Walka z otyłością staje się jednym z priorytetów systemu ochrony zdrowia. Nadwaga i otyłość są bowiem przyczyną ponad 200 różnych jednostek chorobowych, generując ogromne koszty zdrowotne i finansowe.Materiał został przygotowany na podstawie wywiadu przeprowadzonego przez Ewę Basińską (Pacjenci.pl) z Markiem Augustynem, wiceprezesem Narodowego Funduszu Zdrowia.

Narodowy Fundusz Zdrowia udostępnia coraz więcej cyfrowych narzędzi, które ułatwiają pacjentom dbanie o zdrowie, poprawę kondycji oraz szybki dostęp do badań profilaktycznych.Materiał został przygotowany na podstawie wywiadu przeprowadzonego przez Ewę Basińską (Pacjenci.pl) z Markiem Augustynem, wiceprezesem Narodowego Funduszu Zdrowia.

Nowoczesna diagnostyka raka piersi oraz raka szyjki macicy stała się w Polsce bardziej dostępna dzięki rozszerzeniu i unowocześnieniu programów profilaktycznych finansowanych przez Narodowy Fundusz Zdrowia.Materiał został przygotowany na podstawie wywiadu przeprowadzonego przez Ewę Basińską (Pacjenci.pl) z Markiem Augustynem, wiceprezesem Narodowego Funduszu Zdrowia.

Narodowy Fundusz Zdrowia systematycznie zwiększa środki finansowe przeznaczane na programy profilaktyczne dla Polaków. Łączne nakłady na działania zapobiegawcze sięgają już blisko 2 miliardów złotych rocznie, a ich znaczenie w budżecie NFZ z roku na rok rośnie.Materiał został przygotowany na podstawie wywiadu przeprowadzonego przez Ewę Basińską (Pacjenci.pl) z Markiem Augustynem, wiceprezesem Narodowego Funduszu Zdrowia.

Nowy rok przynosi zmiany w kosztach pobytów uzdrowiskowych, co bezpośrednio wpłynie na budżet osób planujących leczenie. Kuracjusze muszą przygotować się nie tylko na korektę stawek za zakwaterowanie, ale również na wyższe opłaty lokalne w popularnych miejscowościach. Warto wiedzieć, jak kształtują się nadchodzące wydatki oraz jakie dodatkowe obciążenia mogą pojawić się podczas turnusu.

Wydłużające się kolejki do lekarzy i coraz trudniejsza sytuacja finansowa publicznej ochrony zdrowia sprawiają, że do debaty wraca kontrowersyjny pomysł dodatkowych opłat za wizyty w ramach NFZ. Zwolennicy przekonują, że niewielkie dopłaty mogłyby zdyscyplinować pacjentów i realnie skrócić czas oczekiwania na konsultacje. Przeciwnicy ostrzegają jednak przed ograniczeniem równego dostępu do leczenia. Czy takie rozwiązanie rzeczywiście mogłoby zadziałać w Polsce?Skąd wziął się pomysł dopłat?Jak działają opłaty u lekarza w innych krajach Europy?Ważny głos ekspertówSpołeczny opór i ryzyko, którego politycy boją się najbardziej

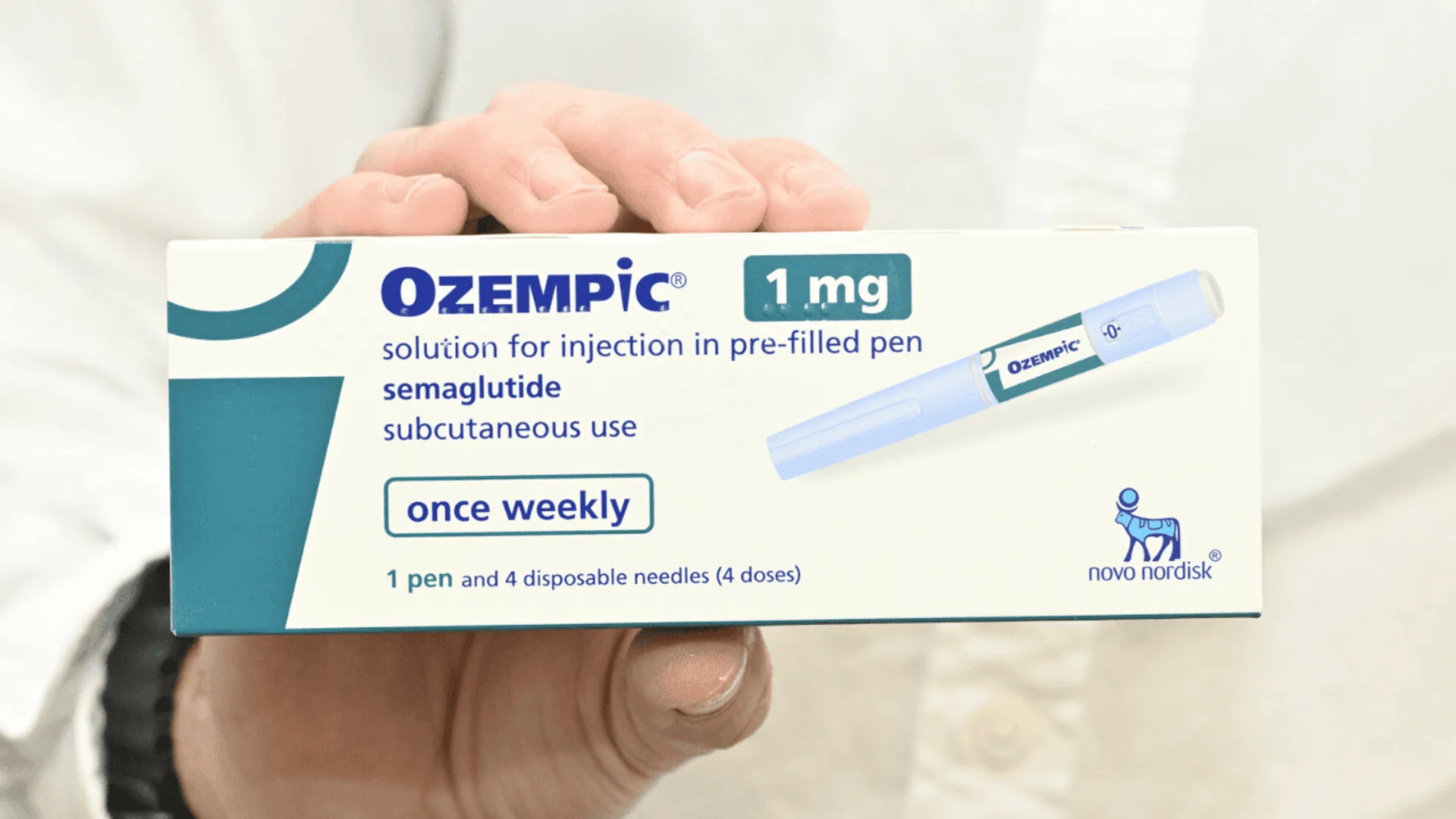
Dziesiątki recept wystawianych jednej osobie, leki ordynowane na wiele miesięcy leczenia z góry oraz refundacja stosowana mimo braku podstaw prawnych. Takie nieprawidłowości wykrył Narodowy Fundusz Zdrowia podczas kontroli przeprowadzonych w trzecim kwartale 2025 roku. Skutki finansowe sięgnęły milionów złotych, a na liście problematycznych preparatów znalazły się zarówno silne opioidy, jak i popularne leki stosowane w leczeniu cukrzycy i otyłości.NFZ opublikował sprawozdanie z działalności Departamentu Kontroli za III kwartał 2025 rokuPrzeprowadzono 18 kontroli ordynacji produktów refundowanychSkutki finansowe zakończonych kontroli wyniosły ponad 7,3 mln złNajwyższe kary nałożono na podmioty z Opola, Białegostoku i WarszawyWśród najczęściej kwestionowanych leków znalazły się fentanyl, oksykodon, semaglutyd i dulaglutyd
Tematem rozmowy była walka z rakiem żołądka oraz dostęp polskich pacjentów do najnowszych terapii. Gościem wywiadu była Joanna Konarzewska-Król, dyrektor Fundacji Onkologicznej Nadzieja. Nowoczesne metody leczenia, w szczególności terapie oparte na profilowaniu molekularnym, mają kluczowe znaczenie dla poprawy rokowań i wskaźników przeżywalności chorych. W Polsce wciąż jednak wiele z nich pozostaje nierefundowanych, co znacząco ogranicza dostęp do skutecznego leczenia.Materiał powstał na podstawie wywiadu przeprowadzonego przez Ewę Basińską (Pacjenci.pl) z Joanną Konarzewską-Król.

Dyskusja o kosztach leczenia Ukraińców w Polsce zwykle budzi emocje, ale najnowsze dane z NFZ, ZUS i Ministerstwa Zdrowia pozwalają zobaczyć sytuację w pełniejszym, bardziej rzetelnym świetle. Zestawienie kosztów i wpływów pokazuje, że bilans finansowy nie tylko nie obciąża systemu, ale wręcz jest dla niego korzystny.• W 2024 r. koszty leczenia Ukraińców wyniosły ok. 2,2 mld zł• 747 mln zł kosztowało leczenie uchodźców objętych specustawą• Ukraińscy pracownicy wpłacili do systemu 3,8 mld zł składki zdrowotnej• System odnotował nadwyżkę – wpływy przewyższyły koszty leczenia o ponad 1,5 mld zł• W latach 2022–2024 ewakuowano do Polski 297 rannych z Ukrainy• Po 30 września nieubezpieczeni dorośli obywatele Ukrainy mają ograniczony katalog świadczeń

System opieki zdrowotnej w Polsce zmienia się, dążąc do ułatwienia pacjentom dostępu do pomocy specjalistycznej. Wprowadzone niedawno modyfikacje przepisów, w tym rozszerzenie listy specjalistów dostępnych bez konieczności uzyskania skierowania od lekarza Podstawowej Opieki Zdrowotnej (POZ), stanowią krok w kierunku odciążenia placówek POZ i skrócenia kolejek. Zmiany te, wynikające z nowelizacji ustawy o świadczeniach finansowanych ze środków publicznych, mają kluczowe znaczenie zwłaszcza dla pacjentów potrzebujących szybkiej diagnostyki onkologicznej, wsparcia psychicznego czy pilnej oceny w zakresie zdrowia sportowego.Nowe przepisy, które weszły w życie 17 września 2025 r., zniosły wymóg skierowania do psychologa, optometrysty i lekarza medycyny sportowej.Bez skierowania od dawna można było się udać do onkologa, psychiatry i ginekologa.Zmiana ma ułatwić i przyspieszyć dostęp do leczenia w Ambulatoryjnej Opiece Specjalistycznej (AOS).

Narodowy Fundusz Zdrowia otrzyma dodatkowe środki — dzięki decyzji prezydenta Karola Nawrockiego i nowelizacji ustawy o Funduszu Medycznym. To ważny krok, który ma pomóc utrzymać funkcjonowanie szpitali i zapewnić ciągłość opieki medycznej w Polsce. Co zmiany oznaczają dla pacjentów oraz całego systemu ochrony zdrowia?

Nowa Lewica zapowiada prawdziwą rewolucję w finansowaniu ochrony zdrowia. Zamiast obecnej składki zdrowotnej chce wprowadzić jeden, wspólny podatek zdrowotny obejmujący wszystkich podatników PIT i CIT. Propozycja pojawia się w momencie, gdy kondycja finansowa NFZ jest wyjątkowo trudna, a napięcia między rządem a środowiskiem medycznym sięgają zenitu. Czy systemową przebudową da się odwrócić kryzys w polskiej służbie zdrowia?Lewica przygotowuje kompleksową reformę finansowania ochrony zdrowiaGłównym elementem projektu jest likwidacja składki zdrowotnej i powołanie jednego podatku zdrowotnegoReforma ma uprościć system, złagodzić obciążenia i zwiększyć przewidywalność finansowaniaSzczegóły konstrukcji podatku nie są jeszcze znanePropozycja pojawia się w czasie ostrego konfliktu między Ministerstwem Zdrowia a środowiskiem medycznym

Starzejące się społeczeństwo i spadająca liczba urodzeń coraz wyraźniej zmieniają potrzeby zdrowotne Polaków. Podczas szczytu medycznego w Warszawie ministra zdrowia Jolanta Sobierańska-Grenda apelowała o pilne dostosowanie systemu do nowych realiów. Jej słowa wyznaczają kierunek zmian, które – jak podkreśliła – nie są wyborem, lecz koniecznością.Ministra zdrowia podkreśliła, że ochrona zdrowia musi zostać dostosowana do starzejącego się społeczeństwaSzpitale mają przeprofilować działalność zgodnie z mapami potrzeb zdrowotnych w regionachSpada liczba porodów, a wzrasta zapotrzebowanie na geriatrów i opiekę długoterminową

Premier Donald Tusk otworzył rządowy szczyt medyczny „Bezpieczny Pacjent”, który odbył się 4 grudnia w Warszawie. Zadeklarował, że rok 2025 nie przyniesie gwałtownych cięć w finansowaniu ochrony zdrowia. Sprawdzamy, co dokładnie powiedział szef rządu i jakie mogą być konsekwencje jego słów.

Deficyt Narodowego Funduszu Zdrowia (NFZ) znów znalazł się w centrum uwagi rządu. 4 grudnia odbył się tzw. "szczyt zdrowia" z udziałem premiera Donalda Tuska. Czy kilkugodzinna narada wystarczy, by powstrzymać najgłębszą od lat dziurę w systemie ochrony zdrowia i uniknąć kolejnych cięć w świadczeniach?Polski rząd mierzy się z rekordowym deficytem NFZ – premier Tusk zwołał szczyt zdrowia, by zapobiec cięciom w świadczeniachSzczyt zdroia z udziałem premiera i ministrów ma uratować budżet NFZ, który w 2026 r. może mieć ponad 20 mld zł deficytuNarada w sprawie kryzysu finansowego NFZ: rząd rozważa oszczędności, a pacjenci mogą odczuć skutki cięć w ochronie zdrowia

Ochrona zdrowia w Polsce stoi przed wizją głębokich zmian, które mogą bezpośrednio wpłynąć na dostępność leczenia dla milionów obywateli. Rosnąca dziura budżetowa wymusza poszukiwanie oszczędności, a na stole pojawiają się propozycje, które budzą niepokój zarówno wśród ekspertów, jak i pacjentów. Nadchodzące lata mogą okazać się decydującym sprawdzianem dla stabilności systemu, w którym balansowanie między ekonomią a zdrowiem staje się coraz trudniejszym wyzwaniem.

Narodowy Fundusz Zdrowia znalazł się w największym kryzysie finansowym w swojej historii. Deficyt rośnie szybciej, niż państwo jest w stanie go łatać, a coraz więcej placówek ogranicza świadczenia. Eksperci mówią otwarcie: to dopiero początek dramatycznych problemów, a w najbliższych latach pieniędzy w systemie będzie tylko mniej.• Deficyt NFZ wyniesie ok. 14 mld zł w 2025 r., a w 2026 r. może urosnąć do 23 mld zł• Szpitale wstrzymują planowe operacje, a część oddziałów odsyła pacjentów• Rząd łata system miliardami z rezerw, obligacji i nowelizacji Funduszu Medycznego• Eksperci ostrzegają, że kryzys był przewidywalny i można było go łagodzić wcześniej• W najbliższych latach system ochrony zdrowia będzie coraz bardziej niestabilny

Propozycja, która miała wzmocnić pozycję ratowników medycznych, wywołała jedną z najgorętszych dyskusji tej jesieni. Chodzi o dodanie do kryteriów NFZ punktu premiującego podmioty o wysokim poziomie uzwiązkowienia pracowników. Senat zajmie się sprawą 26 listopada, ale eksperci już dziś wskazują, że pomysł może upaść z powodów formalnych — katalog kryteriów jest bowiem zamknięty i nie pozwala na takie modyfikacje.• Senat rozpatrzy petycję dotyczącą dodania kryterium oceny ofert NFZ, które premiowałoby wysoki poziom uzwiązkowienia• Postulat jest szczególnie ważny dla ratowników medycznych, często zatrudnionych na umowach cywilnoprawnych lub jako samozatrudnieni• Biuro Analiz i Petycji wskazuje, że katalog kryteriów oceny ofert jest zamknięty i wynika bezpośrednio z ustawy• Poziom uzwiązkowienia nie jest cechą jakości świadczeń i nie może wpływać na wynik konkursów NFZ• Eksperci ostrzegają, że takie kryterium mogłoby naruszać zasadę równego traktowania podmiotów

Narodowy Fundusz Zdrowia stoi przed poważnym deficytem – w przyszłym roku zabraknie mu około 14 mld zł. Rząd uzupełnia tę lukę kolejnymi dotacjami i przesunięciami budżetowymi, jednak kluczowy element układanki wciąż czeka na rozstrzygnięcie. Podpis prezydenta pod nowelizacją ustawy o Funduszu Medycznym może przesądzić o dostępie do miliardów, bez których trudno będzie domknąć przyszłoroczny plan finansowy.NFZ potrzebuje około 14 mld zł, by zamknąć budżet na 2025 r.Do Funduszu trafiły już miliardy z rezerw budżetowych i obligacji skarbowychNowelizacja ustawy o Funduszu Medycznym zakłada dodatkowe 3,6 mld zł wsparciaProjekt przewiduje wstrzymanie 4 mld zł składki do Funduszu Medycznego w 2025 r.Według MZ działania te zabezpieczą finansowanie ochrony zdrowia do końca roku

Dlaczego lek, na który rodzice dzieci z dystrofią mięśniową Duchenne’a zbierają po 17 milionów złotych, wciąż nie jest refundowany w Polsce? Dlaczego w USA można go podać, a w Europie – nie? I co na to Rzecznik Praw Pacjenta? W artykule wyjaśniamy, jak wyglądają decyzje dotyczące refundacji, jakie są różnice między podejściem EMA i FDA oraz dlaczego Elevidys budzi tak ogromne emocje.Dlaczego Elevidys nie jest refundowany? Wyjaśniamy decyzje EMA i kryteria Ministerstwa Zdrowia.Terapia genowa za 17 mln zł. Dlaczego rodzice wciąż muszą prowadzić zbiórki?Stanowisko Rzecznika Praw Pacjenta. Co wynika z oficjalnych wyjaśnień urzędu?

Leczenie uzdrowiskowe w Polsce przechodzi ważną zmianę. NFZ wprowadził nowe zarządzenie, które przesuwa obowiązek realizacji pełnych kierunków leczenia w sanatoriach. Sprawdź, co to może oznaczać dla Ciebie i Twojego pobytu w uzdrowisku.Od 8 listopada 2025 r. obowiązuje zarządzenie nr 91/2025/DSMPREZESA NFZ.Pełny obowiązek realizacji wszystkich kierunków leczenia zatwierdzonych przez Ministerstwo Zdrowia został przesunięty do 31 grudnia 2026 r.Zmiana dotyczy podmiotów prowadzących leczenie uzdrowiskowe – placówek, które mają kontrakt z NFZ na świadczenia sanatoryjne.

Dziurę w budżecie Narodowego Funduszu Zdrowia próbują załatać zarówno rząd, jak i Pałac Prezydencki – każdy własnym projektem nowelizacji ustawy o Funduszu Medycznym. Choć oba rozwiązania sięgają po te same miliardy, różnią się logiką wydatków i zapowiedziami przyszłych wpłat. Który z nich lepiej chroni interesy pacjentów i jakie niesie ryzyka?Rząd chce jednorazowo przenieść 4 mld zł składki FM na NFZ i dodać 3,6 mld zł na tegoroczne „nadwykonania” szpitali pediatrycznychPrezydent Karol Nawrocki proponuje 3,6 mld zł wyłącznie na bezlimitowe leczenie dzieci oraz dwa nowe subfundusze, bez „zawieszenia” corocznej składki 4 mld złOba projekty obiecują większe wpłaty do FM po 2026 r., ale każdy inaczej rozkłada ciężar i tempo tych dopłat

Wizyty u lekarzy w Polsce często wymagają żelaznej cierpliwości – na niektóre świadczenia czeka się miesiącami, a nawet latami. Teraz rząd zapowiada zmiany, które mają to choć częściowo zmienić. Więcej osób uzyska prawo do leczenia poza kolejką, czyli bez konieczności wpisywania się na listę oczekujących. Kto dokładnie skorzysta z nowych przepisów?• W Polsce kolejki do lekarzy i specjalistów potrafią być niezwykle długie• Istnieją już grupy pacjentów, które mają prawo do świadczeń zdrowotnych poza kolejnością• Wkrótce dołączy do nich nowa kategoria

Ministerstwo Zdrowia przekazało, że deficyt planowany w budżecie Narodowego Funduszu Zdrowia na 2025 r., który wcześniej szacowano na ponad 14 mld zł, prawdopodobnie będzie niższy. Do Funduszu już trafiła część dodatkowego finansowania — zarówno w formie dotacji gotówkowej, jak i obligacji skarbowych — a kolejne środki mają zostać przesunięte z Funduszu Medycznego.
Uniwersyteckie Centrum Kliniczne Warszawskiego Uniwersytetu Medycznego – jedna z największych placówek medycznych w Polsce – wstrzymało planowe przyjęcia do 2026 roku. Powód? Brak zapłaty za wykonane świadczenia. To kolejny sygnał, że system publicznej ochrony zdrowia jest na skraju wydolności.
Z całego kraju napływają niepokojące sygnały: kolejne szpitale ograniczają przyjęcia i przesuwają zabiegi planowe na przyszły rok. W wielu przypadkach nie chodzi o brak personelu, a o pieniądze. Dyrektorzy alarmują, że kontrakty z Narodowym Funduszem Zdrowia są już wyczerpane, a na nadwykonania fundusz nie ma środków.Szpitale w całej Polsce przekładają planowe leczenie na 2026 rokNFZ zapewnia, że nie obciął kontraktów, a jedynie „uwzględnił niewykonania”Najtrudniejsza sytuacja panuje na Śląsku – tam część placówek już ogranicza przyjęcia

Prezydent Karol Nawrocki podpisał nowelizację ustawy, która wprowadza w życie ogólnopolski system centralnej elektronicznej rejestracji w publicznej ochronie zdrowia. Dzięki temu pacjenci będą mogli zapisać się do lekarza nie tylko bezpośrednio w placówce, lecz także przez Internetowe Konto Pacjenta (IKP). Celem zmian jest uproszczenie procesu rejestracji i stworzenie jednej, wspólnej kolejki dla wszystkich oczekujących.

Żonglowanie terminami w kilku poradniach jednocześnie to codzienność wielu pacjentów. Nowelizacja ustawy, podpisana 7 listopada 2025 r., ma temu kres: od 2026 r. terminy do części specjalistów będą przydzielane z jednej, ogólnopolskiej listy. Co dokładnie się zmieni i jak przygotować się na nowy sposób rejestracji?1 lipca 2026 r. system obejmie kardiologię oraz badania profilaktyczne raka piersi i szyjki macicy Jedna wspólna lista oczekujących zamiast osobnych kolejek w każdej placówce Dziś na wizytę czekamy średnio 80–250 dni, a reforma ma skrócić ten dystans