Endoprotezoplastyka — ostatnia szansa ratunku dla chorych stawów?
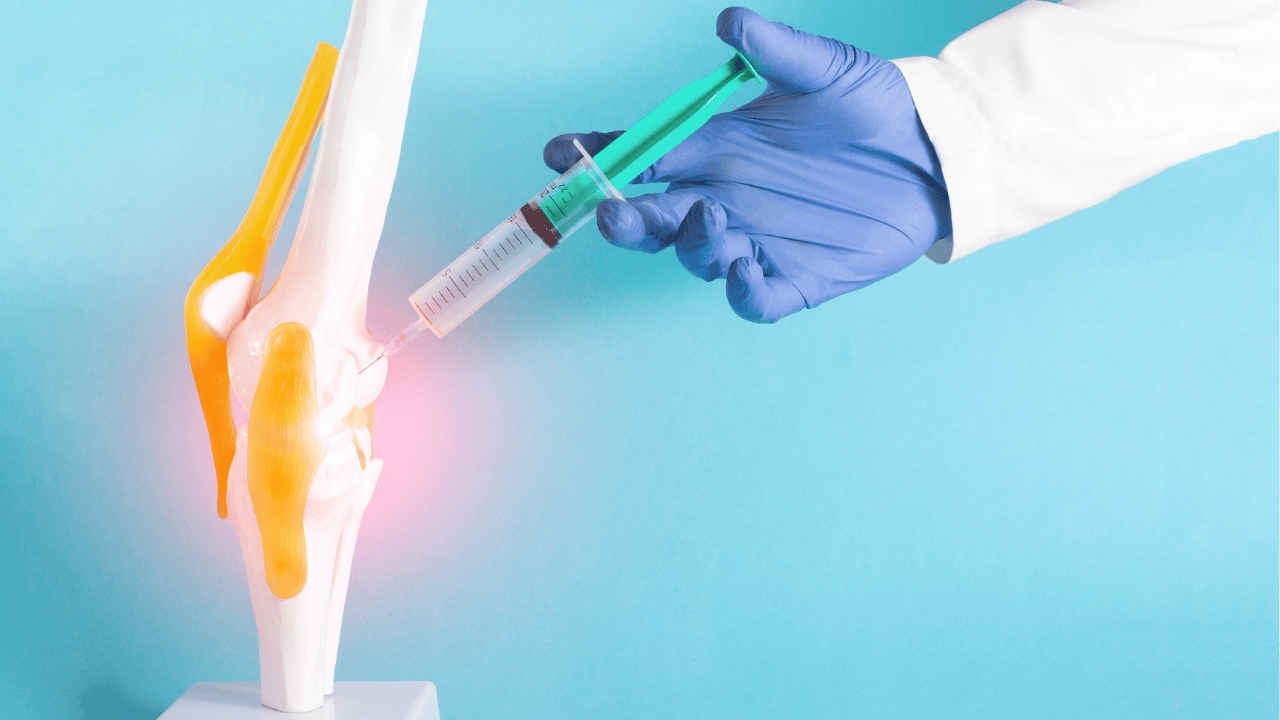
Dzięki endoprotezoplastyce możliwe staje się zastąpienie chorego stawu endoprotezą. Najczęściej wykonuje się ją w obrębie stawu biodrowego i kolanowego u pacjentów, którzy na skutek np. choroby zwyrodnieniowej mają zdegenerowany staw. Jednak czy rozwiązanie to przywraca choremu ruchomość,taką jak u osoby w pełni zdrowej? O odpowiedź poprosiliśmy eksperta. Artykuł powstał na podstawie rozmowy ze specjalistą, reumatologiem lek. Bartoszem Fiałkiem
Kto może skorzystać z endoprotezoplastyki?
Endoprotezoplastyka jest leczeniem operacyjnym, stosowanym gdy inne metody leczenia zwyrodnienia stawów nie przynoszą oczekiwanego rezultatu:
„Krótko mówiąc wymieniamy staw, który jest zniszczony i nie da się z nim nic więcej zrobić.Po zabiegu mamy protezę, która istotnie poprawia funkcjonowanie, jeżeli chodzi o zajęty staw, poprawia się ruchomość i nie występują dolegliwości bólowe”. - powiedział specjalista, reumatolog lek. Bartosz Fiałek.
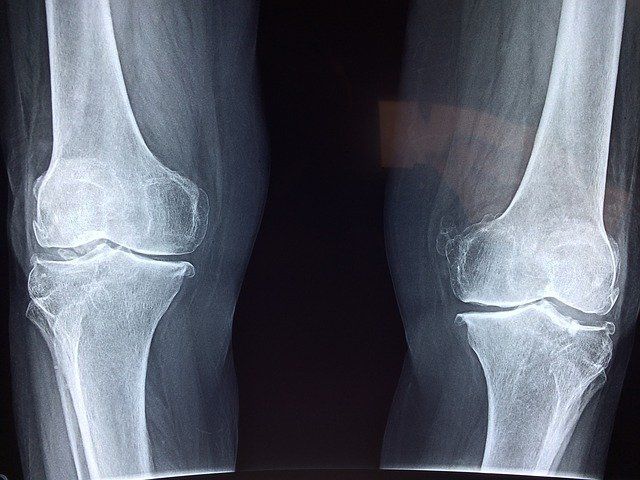
Zabieg przeprowadza się u pacjentów ze zdegenerowanymi stawami z powodu wad rozwojowych, martwicy, urazu i choroby zwyrodnieniowej: „Najczęściej wykonywane endoprotezoplastyki to stawy biodrowe i kolanowe, jednak można też wymienić staw ramienny, czyli bark”. - powiedział specjalista, reumatolog lek. Bartosz Fiałek.
Operacja ma za cel przywrócenie pełnej sprawności stawu, czyli jego prawidłowej ruchomości i stabilności. Niweluje również ból spowodowany schorzeniem. Pacjenci kwalifikujący się do operacji to ci, których stawy są krytycznie uszkodzone i uniemożliwiają wręcz wykonywanie codziennych zajęć – mogą to być zarówno dorośli, jak i dzieci. Mimo to do endoprotezoplastyki nie kwalifikują się osoby mające ubytki w strukturze kości, których nie da się już cofnąć.
Zabieg endoprotezoplastyki – na czym polega?
Czas zabiegu zazwyczaj nie wynosi dłużej niż 2 godziny. Jednak dużo zależy od tego, jak bardzo zdeformowany jest staw. Pacjent w trakcie zabiegu jest znieczulony – w tym stanie nie ma żadnego czucia w nogach. Ortopeda usuwa wtedy zniszczony staw lub poszczególne jego elementy. Następnie wkłada endoprotezę i rekonstruuje tkanki miękkie. Na końcu zakłada szwy na ranę.
Endoprotezoplastyka to zabieg chirurgiczny, więc zawsze może dojść do powikłań, choć gdy implantacja jest przeprowadzona prawidłowo, ryzyko wystąpienia ich będzie niewielkie. Niemniej powikłania, które mogą wystąpić to:
- obrzęk stawu,
- zaburzenia naczyniowe,
- infekcje skóry,
- infekcje w obrębie tkanek położonych obok protezy.


Jak nie dopuścić do zwyrodnienia stawu?
Przede wszystkim należy wyeliminować lub ograniczyć czynniki ryzyka.
„Jeżeli czynnikiem ryzyka jest nadwaga czy otyłość, profilaktyką będzie doprowadzenie do prawidłowej masy ciała, odpowiednia dieta. Nadmierny ruch i jego brak również powodują ryzyko wystąpienia choroby zwyrodnieniowej stawów, więc ruch powinien być adekwatny do potrzeb i możliwości”. - powiedział specjalista, reumatolog lek. Bartosz Fiałek.
By zapobiegać schorzeniu, istotna jest profilaktyka już od wczesnego dzieciństwa. By nie doszło do rozwoju np. wtórnej choroby zwyrodnieniowej, noworodek powinien być badany pod kątem pojawienia się dysplazji stawu biodrowego. Dzięki przesiewowym badaniom USG możliwie jest szybkie wychwycenie problemu i wczesne wdrożenie leczenia.
Gdy mowa o dorosłych, to istotne jest, by nie zaniedbać aktywności fizycznej – należy po prostu się ruszać adekwatnie do potrzeb i możliwości. Konieczne jest także szybkie leczenie wszelkich urazów przez rehabilitację.