Ostra białaczka szpikowa (AML) to jeden z najbardziej agresywnych nowotworów krwi, w którym czas odgrywa kluczową rolę. Każdego dnia w Polsce diagnozę usłyszą średnio cztery osoby, najczęściej po 60. roku życia, choć choroba dotyka także młodszych pacjentów. Warto wiedzieć, jakie są objawy, których nie wolno lekceważyć, oraz poznać drogę leczenia od pierwszej morfologii po nowoczesne terapie celowane. AML to wyścig z czasem, który nieleczony może zabić pacjenta w kilka tygodniDiagnostyka opiera się na morfologii krwi i biopsji szpiku oraz badaniach genów Leczenie obejmuje indukcję, konsolidację oraz przeszczepienie szpiku u chorych

Rak pęcherza moczowego stał się w Polsce niemal niewidzialny. Choć co roku dotyka w Polsce ponad 7 tysięcy osób, niska świadomość objawów sprawia, że pacjenci trafiają do lekarza, gdy choroba jest już w zaawansowanym stadium. Dr hab. n. med. Krzysztof Tupikowski, ekspert urologii onkologicznej, wyjaśnia, dlaczego nawet jednorazowe pojawienie się krwi w moczu wymaga natychmiastowej diagnostyki. Jak palenie papierosów niszczy drogi moczowe, dlaczego system utrudnia dostęp do specjalistów i czy nowoczesne leczenie pozwala uniknąć agresywnej operacji? Sprawdź, na co zwrócić uwagę, by nie przegapić niebezpiecznych objawów.Krwiomocz to sygnał alarmowy – nawet jeśli ustąpi, koniecznie udaj się do urologa na badaniaPalenie tytoniu drastycznie zwiększa ryzyko raka pęcherza. Toksyny niszczą drogi moczoweWczesne wykrycie daje bardzo dużo szans na wyleczenie i często pozwala uniknąć usunięcia pęcherza

W obliczu rosnącej dziury budżetowej, starzejącego się społeczeństwa oraz spadających wpływów ze składek, polski system ochrony zdrowia znalazł się w trudnym położeniiu. Aby szukać wyjścia z impasu, politycy niemal wszystkich opcji, z wyjątkiem Konfederacji, spotkali się w warszawskiej kawiarni Czytelnik. Na zaproszenie organizacji pacjenckich, głównie onkologicznych, parlamentarzyści starli się na wizje dotyczące tego, jak sfinansować leczenie Polaków, gdy budżetowa kołdra staje się coraz krótsza.System zdrowia w Polsce stoi przed kryzysem finansowym i demograficznym, rośnie presja na reformy Politycy proponują nowe źródła finansowania: podatki, akcyzę i większy udział budżetu państwa Kluczowe zmiany to restrukturyzacja szpitali, poprawa jakości leczenia i ograniczenie nierówności

Szpiczak plazmocytowy uważany jest za chorobę nieuleczalną. Walka z nią polega na razie na mozolnym przesuwaniu linii obrony. Jednak jest terapia, która budzi wielkie nadzieje, bo przynosi spektakularne rezultaty. Chodzi o terapię CAR-T.Terapię CAR-T podaje się tylko raz. Uwalnia to chorego od ciągłego przyjmowania leków i wizyt w szpitalu, pozwalając na powrót do normalnego życiaMimo że szpiczak uchodzi za chorobę nieuleczalną, terapia CAR-T daje szansę na bardzo długą remisję, a u około 33% chorych w zaawansowanym stadium – nawet na wyleczenieW Polsce działa już 15 szpitali przygotowanych do podawania CAR-T. Choć terapia jest początkowo droga, docelowo przynosi systemowi oszczędności, ponieważ eliminuje gigantyczne koszty wieloletniego leczenia podtrzymującego

Karolina jest filigranowa, delikatna i niezwykle kobieca. Zaczepia mnie pierwsza i mówi, że podobno chciałam z nią porozmawiać. Trochę mnie to peszy, bo nie wiem o czym, ale chwilę później siedzimy na hotelowej kanapie w samym centrum kongresowego zamieszania, a ja ukradkiem ocieram łzę, która spływa, chociaż wcale nie chcę jej na to pozwolić. Karolina choruje na szpiczaka plazmocytowego, a ja słucham jej historii, po której mam ochotę uśmiechnąć się do każdego, kto jest obok.Zmęczenie zapracowanej 35-latki okazało się zaawansowanym szpiczakiem plazmocytowym – nowotworem typowym dla seniorówRatująca życie procedura była niezwykle trudna, wiązała się z dwumiesięczną izolacją i ogromnym bólemKarolina od 6 lat jest w remisji; dzięki leczeniu podtrzymującemu i wsparciu porzuciła lęk i spełnia marzenia
Szpiczak plazmocytowy to podstępny nowotwór krwi, w którym potrzebne są nowe narzędzia do walki z nim. Terapie, które jeszcze niedawno były „ostatnią deską ratunku” i stosowano je w późnych etapach choroby, dziś stają się leczeniem pierwszego wyboru. O nadchodzącym przełomie, innowacyjnych wielolekowych schematach i szansie na kilkunastoletnią kontrolę nad nowotworem mówił prof. Dominik Dytfeld, prezes Polskiego Konsorcjum Szpiczakowego podczas Ogólnopolskiego Kongresu Hematologicznego w Toruniu. Rejestruje się rekordową liczbę nowych terapii, które od razu trafiają na sam początek leczenia, dając pacjentom szansę na kilkunastoletnią kontrolę chorobyUltranowoczesne terapie (m.in. Dar-VRd) stają się leczeniem pierwszego wyboru, wydłużając czas wolny od progresji nowotworu nawet do 200 miesięcyPrzełomowe metody (powracający belantamab, CAR-T, przeciwciała dwuswoiste) wykazują tak spektakularną skuteczność, że szpiczak przestaje być wyrokiem
Liczba chorych na nowotwory krwi w Polsce rośnie, a dostęp do diagnostyki i nowoczesnych terapii wciąż bywa nierówny. Zdaniem ekspertów konieczna jest głęboka zmiana organizacji opieki. Jednym z kluczowych rozwiązań ma być stworzenie Krajowej Sieci Hematologicznej – systemu, który uporządkuje leczenie i zapewni pacjentom równy dostęp do terapii w całym kraju.W Polsce drastycznie przybywa chorych na nowotwory krwiBraki kadrowe w hematologii są ogromne. Obecnie przypada zaledwie 1,7 hematologa na 100 tysięcy mieszkańców, choć minimum to 3Istnieje potężna przepaść w standardach opieki między 50 ośrodkami hematologicznymi w kraju, co sprawia, że pacjenci mają bardzo nierówny dostęp do szybkiej diagnostyki i innowacyjnych programów lekowychZdaniem ekspertów, m.in. prof. Ewy Lech-Marańdy, powołanie KSH uporządkuje system i poprawi dostęp do najnowocześniejszej terapii

Są choroby, które dobrze rokują, a terapia prowadzi do całkowitego wyleczenia. Są jednak choroby, które w swoją naturę mają wpisane nawroty. Taki jest szpiczak plazmocytowy, nowotwór krwi, który pojawia się nagle i pacjent żyje z nim, wiedząc, że w każdej chwili choroba może wrócić. Dostępne są terapie w kolejnych liniach, ale one nie zawsze wystarczają, dlatego hematolodzy wyczekują nowych, które chcieliby jak najszybciej móc zaoferować pacjentom, by ich życie z chorobą nie tylko było dłuższe, ale też lepszej jakości.Szpiczak plazmocytowy ma charakter nawrotowy - zarówno pacjent, jak i lekarz nigdy nie wiedzą, kiedy choroba ponownie się uaktywni. Życie z nią przypomina bieg z przeszkodami, w którym remisje przeplatają się z nawrotamiDzięki rozwojowi medycyny liczba dostępnych terapii wzrosła z jednego schematu sprzed dekady do ponad dziesięciu. Nadal jednak potrzebny jest szerszy dostęp do nowoczesnych metod leczenia, takich jak CAR-T czy belantamab mafodotinNawrót choroby oznacza nie tylko wyzwania zdrowotne, ale też emocjonalne i finansowe. Dlatego kluczowa jest kompleksowa opieka - wsparcie psychologiczne, rehabilitacja, edukacja oraz pomoc w utrzymaniu aktywności zawodowej i społecznej
Chłoniak rozlany z dużych komórek B (DLBCL) to najczęstsza postać agresywnego chłoniaka u dorosłych i jedna z najbardziej nieprzewidywalnych chorób układu chłonnego. W Polsce co roku taką diagnozę słyszy około 1,5 tysiąca osób. Rokowania w dużej mierze zależą od stadium zaawansowania w momencie diagnozy. Mimo znaczącego postępu w hematoonkologii, wciąż istnieje grupa pacjentów, którzy po nawrocie choroby albo nie mają szansy na przeszczep komórek macierzystych, albo nie kwalifikują się do terapii CAR-T. To dla nich jest nowy lek, czyli przeciwciało bispecyficzne glofitamab o obiecujących wynikach badań klinicznych.Aż 40% pacjentów z chłoniakiem DLBCL doświadcza nawrotu choroby; dla osób, które nie kwalifikują się do przeszczepu lub terapii CAR-T, nadzieją jest nowy lek - przeciwciało bispecyficzne glofitamabHistoria pacjentki Barbary Leśniak pokazuje potencjał nowej terapii. Mimo wyczerpania standardowych metod i kolejnych wznów, udział w badaniu klinicznym pozwolił jej osiągnąć 2-letnią remisję i wrócić do pracyNiespecyficzne objawy (zmęczenie, nocne poty) oraz stereotypowe myślenie ("za młoda na nowotwór") mogą opóźniać diagnozę o wiele miesięcy, doprowadzając do zaawansowanego stadium choroby i powikłań (np. złamań kości)

Tomasz Dedek w "halo tu polsat" wrócił do chwili, gdy kilka lat temu zdiagnozowano u niego raka prostaty. Aktor opowiedział o leczeniu, które obejmowało chemioterapię, oraz o tym, jak dziś podchodzi do profilaktyki i kontroli zdrowia. Jego historia to przypomnienie, że nowotwór gruczołu krokowego długo może nie dawać wyraźnych objawów. Do tych najbardziej oczywistych należą ból oraz obecność krwi w moczu.

Moment otrzymania diagnozy onkologicznej dzieli życie na dwie części, stawiając przed pacjentką i jej bliskimi zupełnie nowe wyzwania. Poczucie niepewności, które towarzyszy pierwszym chwilom choroby, wymaga nie tylko wsparcia emocjonalnego, ale przede wszystkim rzetelnej wiedzy medycznej. Zrozumienie dostępnych ścieżek terapeutycznych oraz partnerska relacja z lekarzem stają się fundamentem, który pozwala stopniowo odzyskiwać sprawczość w procesie leczenia.

Nowe wyniki pięcioletniego badania klinicznego pokazują, że u części chorych na raka płuca nowoczesna immunoterapia może działać znacznie skuteczniej niż tradycyjna chemioterapia. Naukowcy odnotowali, że pacjenci leczeni pembrolizumabem żyli średnio 26,3 miesiąca, podczas gdy chorzy na klasycznej chemii — jedynie 13,4 miesiąca. To jedno z najważniejszych odkryć ostatnich lat w onkologii, które może zmienić standardy terapii.Nowoczesna immunoterapia wydłuża życie wyraźnie bardziej niż chemioterapiaPo 5 latach żył prawie co trzeci pacjent otrzymujący pembrolizumabDziałania niepożądane nie nasilały się wraz z dłuższym czasem leczeniaWielu pacjentów z grupy chemioterapii i tak musiało później przejść na immunoterapięTerapia może stopniowo wypierać chemioterapię w wybranych przypadkach

Jednego dnia jeszcze mogą przyjąć leczenie w bezpiecznym, kolorowym, przyjaznym otoczeniu, w którym mówi się do nich ciepłym językiem, by kolejnego już nie mieć do tego prawa. Z racji ukończonych 18 lat muszą wejść do innego świata, w którym nikt nie przytuli, niewielu spyta o to, jak się czują i niewielu poprowadzi za rękę przez meandry terapii onkologicznej. 18. urodziny to dla młodych pacjentów onkologicznych moment lęku, a nie radości – z dnia na dzień tracą prawo do leczenia w znanym, bezpiecznym środowisku dziecięcej onkologii i trafiają do systemu dla dorosłych, który działa inaczej i mniej holistycznieBrakuje płynnego przejścia między opieką pediatryczną a dorosłą, co prowadzi do utraty ciągłości leczenia i kontaktu z systemem – wielu młodych pacjentów po terapii nie wraca na kontroleEksperci apelują o stworzenie systemu „transitional care”, czyli mostu między światem dziecięcej i dorosłej onkologii, który zapewni wsparcie emocjonalne, edukacyjne i medyczne w tym kluczowym okresie dojrzewania

Jeszcze niedawno dla wielu pacjentów z nawrotowym chłoniakiem rozlanym z dużych komórek B (DLBCL) nie było skutecznego leczenia. Dziś medycyna potrafi wykorzystać własny układ odpornościowy pacjenta jak precyzyjną broń wymierzoną w komórki nowotworowe. Tak właśnie działają przeciwciała dwuswoiste – nowoczesne leki, które eksperci określają jako prawdziwy przełom w hematoonkologii.Przeciwciała dwuswoiste to przełom w leczeniu nawrotowego i opornego chłoniaka DLBCL, działający jak „most” łączący komórki odpornościowe pacjenta z komórkami nowotworowymi, by je precyzyjnie zniszczyćTerapia ta jest bardzo skuteczna (ponad 50% całkowitych remisji) i, w przeciwieństwie do CAR-T, jest dostępna dla pacjenta od razu, co jest kluczowe w przypadku szybko postępującej chorobyOd października 2024 roku przeciwciała dwuswoiste są w Polsce refundowane w trzeciej i kolejnych liniach leczenia, co znacząco poprawia rokowania pacjentów

Niedoszacowane świadczenia, wielomiesięczne opóźnienia w płatnościach, biurokracja i brak finansowania badań kwalifikacyjnych - to główne problemy realizacji programów lekowych w Polsce. Jak wynika z raportu Polskiego Towarzystwa Koderów Medycznych, mimo problemów z rozliczaniem, większość ośrodków nadal prowadzi te terapie, kierując się głównie dobrem pacjentów. „System działa tylko dzięki misji świadczeniodawców” - podkreśla dr n. med. Michał Chrobot, Prezes Zarządu Polskiego Towarzystwa Koderów Medycznych.

Rak płuca wciąż zabija najwięcej pacjentów onkologicznych, ale polscy naukowcy właśnie dopisują obiecujący rozdział w historii jego leczenia. Zespół z Uniwersytetu Gdańskiego testuje terapię z własnych limfocytów T pacjenta i zapowiada pierwsze badania kliniczne już w ciągu dwóch lat. Czy to realna szansa na dłuższe życie i mniej działań niepożądanych niż klasyczne leki immunokompetentne?Rak płuca pozostaje najczęstszą przyczyną zgonów onkologicznych na świecie. Każego roku diagnozę tę słyszy ponad 2 mln osóbW Polsce dominują przypadki niedrobnokomórkowego raka płuca (NDRP)Immunoterapia zrewolucjonizowała leczenie wielu nowotworów, odpowiada na nią tylko część pacjentówNaukowcy nie ustają w poszukiwaniu bardziej precyzyjnych metod

Sepsa powoduje więcej zgonów niż zawał serca czy nowotwory. Na świecie każdego roku diagnozuje się około 50 milionów przypadków, z czego 11 milionów kończy się śmiercią pacjenta. A jak wygląda sytuacja w Polsce? Nie wiadomo, ponieważ nie ma krajowego rejestru przypadków sepsy.Sepsa nie jest zakaźną chorobą, tylko zespołem objawów spowodowanym gwałtowną reakcją organizmu na zakażenie, która może spowodować postępującą niewydolność narządów, wstrząs i śmierćSepsa może zabić nawet w ciągu kilku godzin, dlatego tak ważne jest szybkie jej rozpoznanie i specjalistyczne leczenie– Najcięższą postacią sepsy jest wstrząs septyczny. Ma dramatyczny przebieg, a śmiertelność z tego powodu, nawet na oddziałach intensywnej, terapii jest ogromna. Dochodzi aż do 70 proc. – alarmuje prof. Waldemar Goździk, specjalista anestezjologii i intensywnej terapii
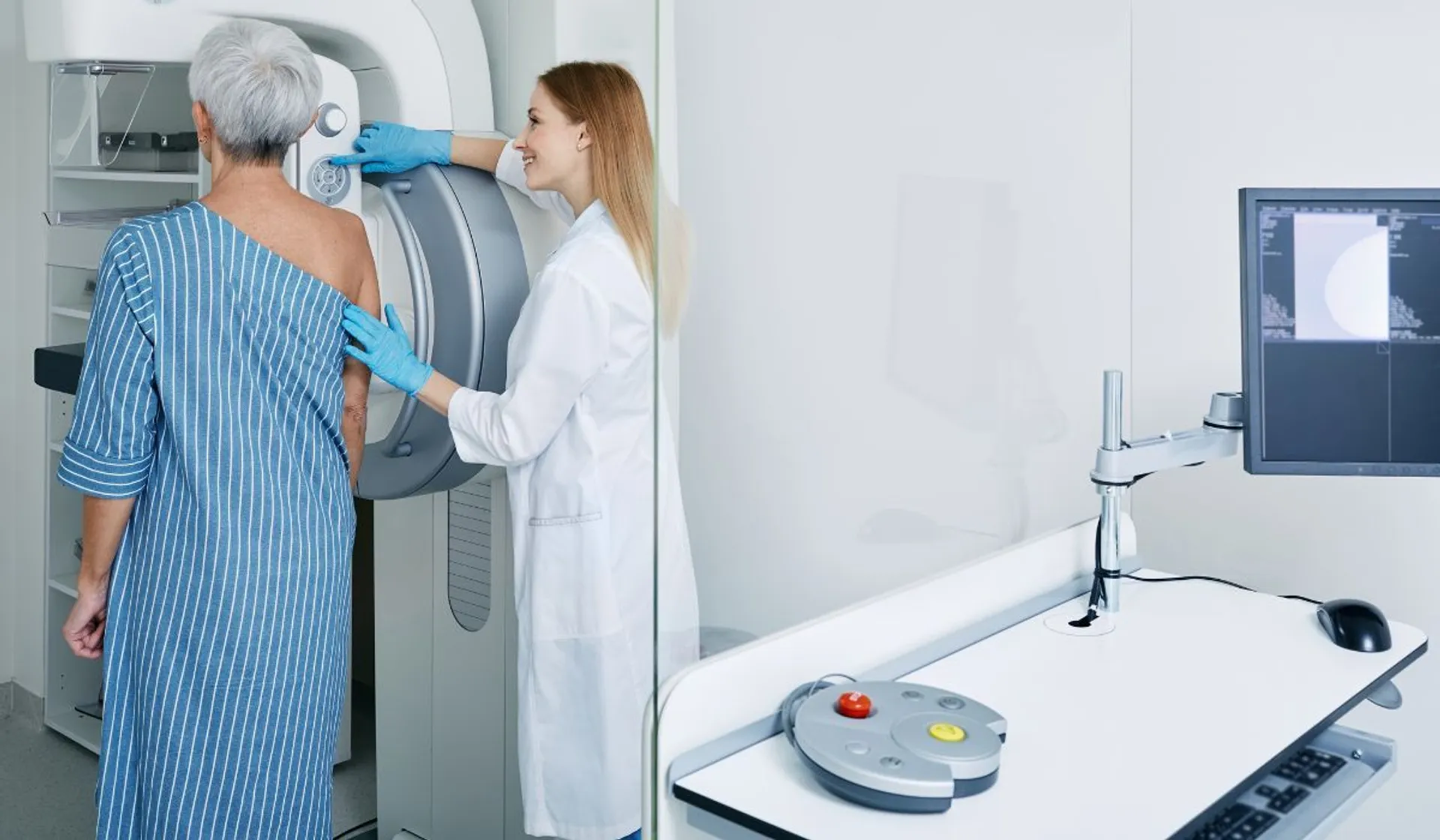
Można żyć mimo raka i życie to może być pełne pasji - dowodzi profil pacjentki, która żyje z rakiem piersi od ponad 10 lat. Jej nadzieją jest nowy lek, którego zastosowanie jest jednak uzależnione od właściwie wykonanych diagnostycznych badań molekularnych. Rak piersi może wracać i się rozsiewać, dlatego tak ważne są dokładne badania genetyczne, które pomagają dobrać leczenieU połowy chorych kobiet występuje mutacja PIK3CA – sprawia, że nowotwór szybciej rośnie i gorzej reaguje na terapię hormonalnąDotychczasowe leki często przestają działać albo dają silne skutki uboczne, więc potrzeba nowych rozwiązańNowy lek – kapiwasertyb – daje nadzieję, bo działa skuteczniej niż wcześniejsze terapie i pozwala pacjentkom żyć dłużej i aktywniej mimo choroby

Kilkanaście minut temu media obiegła druzgocąca wiadomość. Tomasz Jakubiak, ceniony szef kuchni i juror “MasterChefa”, zmarł w wieku 41 lat. Przez ostatnie miesiąca cała Polska przyglądała się jego walce z bezlitosną chorobą — rzadkim rodzajem nowotworu. Dziś, 30 kwietnia, rodzina kucharza przekazała łamiącą wieść o jego śmierci. Treść oświadczenia łamie serca.

Od kilku miesięcy cała Polska kibicuje Tomaszowi Jakubiakowi w walce z nowotworem. Ulubieniec widzów wczoraj opublikował nagranie, w którym mówi o postępach w leczeniu.