Nie wszystkie objawy choroby serca są oczywiste. Te często ignorujemy

Objawy schorzeń serca mogą wystąpić nagle lub narastać powoli, nawet latami. Pacjent, który wcześniej wydawał się być całkowicie zdrowy, w pewnym momencie zaczyna mieć trudności z wejściem po schodach czy dobiegnięciem do autobusu. Jakie objawy mogą świadczyć o problemach z sercem?
Początkowe objawy choroby serca mogą być różne
Istnieje wiele chorób serca, a każda z nich może na początku dawać różne objawy. Wszystkie mają jednak cechę wspólną: końcowym efektem ich rozwoju jest niewydolność krążenia. Warto dodać, że serce rzadko choruje „w pojedynkę”, czyli przy sprawnie funkcjonujących innych układach i narządach.
Problemy z sercem, pomijając wady wrodzone, zazwyczaj są efektem innych chorób, m.in. miażdżycy tętnic, chorób reumatoidalnych, infekcyjnych, układu kostno-mięśniowego, endokrynologicznych, naczyniowych czy płucnych. Jeśli więc pojawiają się dolegliwości ze strony serca, należy wziąć pod uwagę inne czynniki ryzyka chorób serca.

Dolegliwości świadczące o chorobie serca
Typową oznaką chorego serca jest ból za mostkiem. Lekarze ostrzegają jednak, że jest to tylko objaw niedotlenienia, który może się pojawić bądź też nie. Oznacza to, że nie zawsze mamy do czynienia z jawnymi dolegliwościami ze strony chorego serca. Narząd ten może niedomagać również bezboleśnie.
Inne objawy związane są z zaburzeniem pracy serca jako pompy, co oznacza również niedotlenienie pozostałych narządów. Organem najbardziej wrażliwym na niedotlenienie jest mózg, dlatego na samym początku będziemy mieć do czynienia z różnymi objawami neurologicznymi, takimi jak m.in. omdlenia, napadowe zawroty głowy, problemy z koncentracją, bóle głowy, uczucie chronicznego zmęczenia, a nawet nocne koszmary.
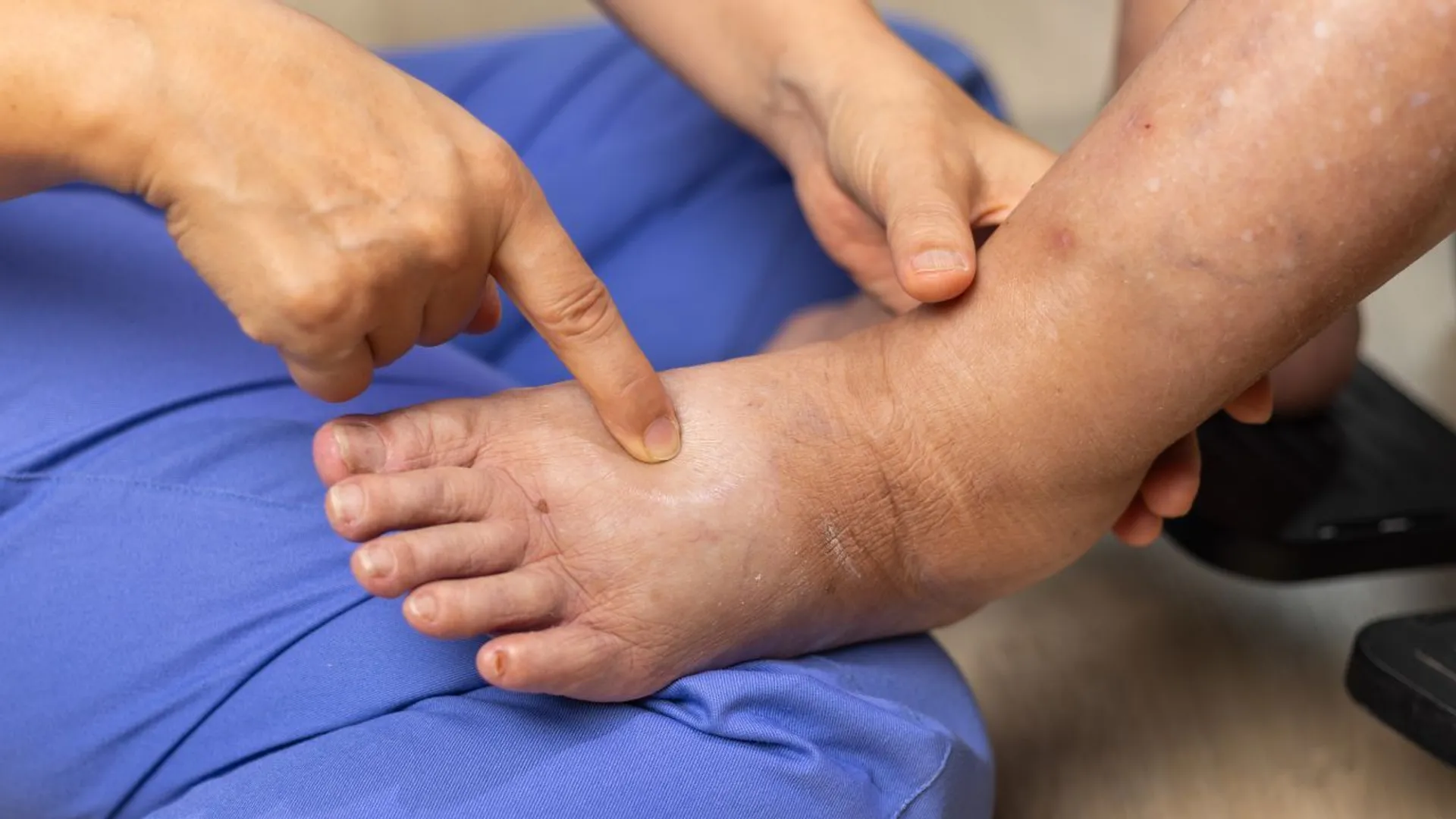
Zaburzenie przepływu krwi przez płuca przyczyni się spadku wysycenia krwi tętniczej tlenem, co spowoduje uczucie duszności. Jeśli oprócz tego dojdzie do gromadzenia się płynu w pęcherzykach płucnych, będziemy mieć do czynienia z zastojem w krążeniu małym i obrzękiem płuc, co nasili upośledzenie natlenowania krwi. Zastój krwi w naczyniach obwodowych będzie prowadzić do obrzęków nóg lub innych narządów, z których odpływ żylny został zakłócony, a ostatecznie ich funkcjonowanie ulegnie znacznemu pogorszeniu.
Specjaliści podkreślają, że dolegliwości związane z zburzeniem pracy serca mogą być bardzo różne i zależne od indywidualnego przypadku.


Ból wieńcowy - objaw poważnej choroby serca
Jednym z objawów wskazujących na to, że serce nie pracuje prawidłowo jest ból wieńcowy - ból w klatce piersiowej występujący w sytuacji, kiedy mięsień sercowy nie otrzymuje wystarczającej ilości tlenu. Ból wieńcowy zazwyczaj jest oznaką choroby wieńcowej serca, będącej najczęściej przyczyną zgonów na świecie. „Choroba wieńcowa to różnego rodzaju dolegliwości i powikłania spowodowane niedokrwieniem mięśnia sercowego.” - powiedziała kardiolog dr n. med. Ewa Uścińska.
Ból wieńcowy ma swoje cechy charakterystyczne, choć zdarzają się też odstępstwa. „Jest to zazwyczaj pieczenie, ucisk, dławienie lub gniecenie, dolegliwości są zlokalizowane za mostkiem, mogą też promieniować do brody i lewej ręki, często pojawiają się w czasie wysiłku i ustępują kilka minut po jego zaprzestaniu. Im bardziej zaawansowana jest choroba wieńcowa, tym krótszy dystans marszu może pokonać pacjent do czasu pojawienia się dolegliwości. Poważnym sygnałem ostrzegawczym jest pojawianie się bólu w spoczynku, gdyż może świadczyć o epizodach niedokrwienia mięśnia sercowego w czasie spokojnej pracy serca.” - powiedziała kardiolog dr n. med. Ewa Uścińska.
U niektórych pacjentów choroba wieńcowa może objawiać się nietypowo. Dotyczy to m.in. osób z wieloletnią cukrzycą, którzy mają zaburzoną percepcję bólu. „U tych osób podstawowym objawem jest duszność wysiłkowa oraz wyraźne pogorszenie tolerancji wysiłku. Dość częstym objawem choroby wieńcowej są zaburzenia rytmu serca indukowane niedokrwieniem mięśnia sercowego. Może też dochodzić do zasłabnięć, a nawet utrat przytomności, ale takie sytuacje zdarzają się znacznie rzadziej.” - powiedziała kardiolog dr n. med. Ewa Uścińska.