"Mózgu głodnego snu niczym nie oszukasz". Jak nocne bezdechy wpływają na nasze zdrowie?

Budzisz się wielokrotnie w ciągu nocy? A może czujesz się niewyspany i zmęczony, mimo iż wydaje ci się, że spałeś całą noc? Twoim problemem mogą być obturacyjne bezdechy podczas snu. To zaburzenie, które niesie ze sobą bardzo poważne konsekwencje dla zdrowia.
Czym dokładnie są te bezdechy? Z czego wynikają i czy można je leczyć? A przede wszystkim – co robić, by nie dopuścić do ich rozwoju, wyjaśnia nam laryngolog, prof. dr hab. med. Antoni Krzeski.
Marta Uler Pacjenci: Jak „wygląda” bezdech? Czy to jest ustanie czynności oddychania? Czy może niemożność zaczerpnięcia oddechu?
Prof. dr hab. med. Antoni Krzeski: Istnieje wiele zaburzeń snu o różnych przyczynach, wśród których wyodrębniona została grupa bezdechów podczas snu. Bezdechem nazywamy sytuację, w które, podczas snu, obserwuje się nieświadome wstrzymywanie oddechu przez 10 sekund lub dłużej. Wyróżniamy bezdechy centralne oraz obturacyjne. Zarówno w jednych jak i w drugich mamy do czynienia z podobną sytuacją, tzn. z brak przepływu powietrza przez drogi oddechowe sprawia, że do płuc nie dociera powietrze. W obu przypadkach mechanizm jest odmienny. W bezdechach centralnych zatrzymanie ruchów oddechowych klatki piersiowej jest następstwem zaburzeń przewodzenia impulsów nerwowych z mózgu do mięśni oddechowych, ale tym problemem nie zajmują się laryngolodzy.
W kompetencji laryngologów pozostają obturacyjne bezdechy podczas snu, czyli takie, które wynikają z jakiejś blokady w górnych drogach oddechowych. Mamy potrzebę oddychania, ale coś blokuje przepływ powietrza przez górne drogi oddechowe. W około 50% bezdechy obturacyjne mają przyczyny wynikające z nieprawidłowości w obrębie jam nosa, gardła, jamy ustnej lub krtani, w pozostałych przypadkach w 20-30% bezdechów współwystępują również nieprawidłowości laryngologiczne, zarówno wrodzone, jak i nabyte. Zazwyczaj powiązane są z przewlekłą niedrożnością nosa.
Przewlekle niedrożny nos sprawia, że człowiek musi oddychać przez usta, zwłaszcza w nocy, a wówczas język zmienia swoje położenie i napięcie. Ma to szczególne znaczenie w czasie snu na plecach. Na poziomie gardła zbyt duże podniebienie miękkie może blokować przepływ powietrza. Podobną sytuację obserwujemy u pacjentów z przerośniętymi migdałkami podniebiennymi.
Co ciekawe, często bezdechy zaczynają się pojawiać, kiedy człowiek przytyje. Nie zdajemy sobie z tego sprawy, że ten duży, spasiony brzuch, w czasie snu na plecach blokuje ruchy przepony, tym samym zaburza proces oddychania. Więcej, kiedy tyjemy, również w języku przybywa tkanki tłuszczowej. Zwiększa się jego objętość, staje się cięższy i wówczas może blokować przepływ powietrza przez gardło, zwłaszcza kiedy śpimy na plecach. Stłuszczony język plus zwiotczałe mięśnie w sposób oczywisty prowadzą do obturacji.
Tu znajdziesz więcej informacji na temat otyłości i problemów zdrowotnych, do jakich prowadzi: Dziewięć milionów dorosłych Polaków choruje na otyłość. Eksperci zapowiadają, jak ograniczyć problem
U dzieci przerost trzeciego migdałka może powodować bezdechy.
Tak, istnieje w ogóle koncepcja, że predyspozycje do bezdechów zaczynają się już u małych dzieci, a konkretnie, że jest to następstwo pewnych stanów patologicznych związanych z oddychaniem, które występują w dzieciństwie. Dziecko z przerośniętym migdałkiem gardłowym zwykle nie chrapie, tylko śpi głośno z uchylonymi ustami. W takiej sytuacji dochodzi do zaburzenia rozwoju twarzoczaszki. Szczęka i jamy nosa rozwijają się prawidłowo, o ile usta pozostają zamknięte, a język w spoczynku przylega do podniebienia twardego. Kiedy dziecko oddycha przez usta, np. w przypadku przerośniętego migdałka gardłowego, rozwój ten jest zaburzony i w przyszłości może prowadzić do występowania bezdechów.
Dlatego też bezdechy/zaburzenia oddychania podczas snu u dzieci są dzisiaj zasadniczym wskazaniem do usunięcia trzeciego migdałka. Po zabiegu warto także postawić na fizjoterapię, bo nie wszystkie dzieci automatycznie, po adenotomii, zaczynają spać z zamkniętymi ustami. Czasem trzeba je tego nauczyć i tu pomóc mogą różne ćwiczenia z zakresu neurologopedii, które przywracają prawidłowe napięcie mięśni.
Jak poważnym zaburzeniem są obturacyjne bezdechy podczas snu? Do jakich konsekwencji mogą doprowadzić?
Następstwem bezdechów jest zaburzona wymiana gazowa i zaburzone oddychanie na poziomie komórkowym, tkankowym. Wiąże się to z szeregiem konsekwencji zdrowotnych. Spada utlenienie krwi, to zakłóca pracę serca, pracę naczyń, powoduje wzrost ciśnienia i mnóstwo problemów kardiologicznych.
Spadek saturacji może być w tych przypadkach nawet poniżej 80%. Gdy brakuje tlenu, serce bije mocniej, by pompować więcej krwi i ten brak zrównoważyć. Tak powstaje nadciśnienie, często już u młodych osób. Jeśli oddychanie jest utrudnione i pojawiają się bezdechy, to oczywistą konsekwencją są również wybudzenia, często z uczuciem lęku, niepokoju. Może występować uczucie duszności, tachykardia, przyspieszony oddech.
Co dalej? Pacjent budzi się zmęczony. Ma problemy z koncentracją, czuje senność w ciągu dnia, jest notorycznie niewyspany. Czasem, gdy czytamy kronikę wypadków, dowiadujemy się, że na pustej drodze w ciągu dnia doszło do zderzenia czołowego, to na 99%, ten, który to spowodował, przysnął. W USA szacuj się, że ok. 100 tysięcy rocznie wypadków samochodowych następuje w wyniku zaśnięcia kierowcy.
Tu poczytasz o innym zaburzeniu snu, jakim jest chrapanie: Wkrótce święta, ale "cicha noc" nie każdemu jest dana. Chrapie prawie co 2. człowiek
Czy można umrzeć we śnie z powodu bezdechu?
Pośrednio – tak. W wyniku tych chorób, do których bezdechy prowadzą, np. nadciśnienia czy tachykardii, która może skończyć się zawałem. Ale raczej człowiek nie udusi się ot-tak, organizm będzie walczył i osoba chora wybudzi się.
Jak diagnozuje się bezdechy? Czy są na to jakieś badania?
Rozpoznanie wstępne najczęściej może ustalić partner pacjenta. A to jest bardzo ważne, by zwracać nawzajem na siebie uwagę również podczas snu, ponieważ, gdy będziemy ignorować objawy współmałżonka, to on długo może nie dowiedzieć się, jakie są przyczyną jego różnorakich problemów ze zdrowiem.
Złotym standardem diagnostycznym bezdechów jest polisomnografia. To jest badanie, w którym pacjent zostaje podłączony do aparatury, z której odczytuje się kilkanaście parametrów, takich jak czynność serca, mięśni, mózgu, saturacja, przepływ powietrza, ruchy oddechowe klatki piersiowej itd. Niewątpliwe jest to bardzo dokładne badanie, ale dość drogie i musi być wykonane w warunkach szpitalnych.
Alternatywą jest badanie poligraficzne, które jest tańsze i prostsze, a polega na tym, że pacjent dostaje do domu aparat, którego sam sobie podłącza. Co może wyjść z tych badań? Można np. określić stadium bezdechów. Generalnie 5 bezdechów w ciągu godziny to norma, natomiast: od 5 do 15 jest to łagodna postać, 15-30 – umiarkowana, a powyżej 30 – ciężka.
Jak się leczy bezdechy?
W ciężkiej postaci obturacyjnych bezdechów podczas snu pacjent bezzwłocznie powinien zacząć stosować aparat o nazwie CPAP, który wtłacza powietrze do płuc pod ciśnieniem kontrolowanym, co zapobiega zapadaniu się dróg oddechowych. W postaci umiarkowanej – jest to rzecz dyskusyjna – ponieważ pulmonolodzy często twierdzą, że najpierw trzeba szukać przyczyn laryngologicznych.
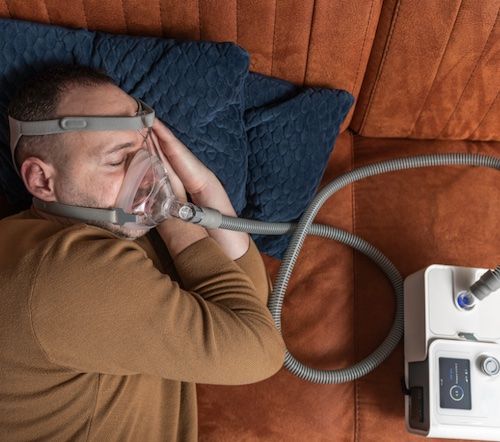
Moim zdaniem, jeśli ktoś cierpi na bezdechy obturacyjne, powinien zacząć leczenie od stosowania aparatu a równocześnie, sukcesywnie eliminować czynniki sprzyjające ich występowaniu, bo np., jeżeli ktoś ma dużą nadwagę, to leczenie tej patologii może mu zająć pół roku albo i znacznie dłużej, a w tym czasie choroba, jaką są bezdechy nadal jest aktywna i postępuje.
Natomiast, jeżeli nie CPAP, to pozostaje laryngolog, który musi dołożyć starań, aby przywrócić pacjentowi drożność nosa lub gardła, najczęściej metodami chirurgicznymi. Warto w miejscu tym pamiętać o fizykoterapii. W tej kwestii niezwykle istotne jest napięcie mięśni szyi i gardła. Przecież, jeżeli ktoś złamie nogę i ma założony gips, to gdy noga się zrośnie, idzie na rehabilitację. Tu jest podobna sytuacja.
Zresztą, o bezdechach, możemy też mówić jako o neuropatii. A w takim razie fizjoterapia, neurologopedia, mają naprawdę duże znaczenie. W ostatnim czasie powstał nowy dział, poza plecami lekarzy, tzw. medycyna oddechu. Lekarze praktycznie jeszcze o tym mówią, ale jest coraz więcej fizjoterapeutów czy trenerów oddechu, którzy się w tym specjalizują.
To prawda, coraz mocniej podkreśla się wartość wszelakich technik oddechowych.
To bardzo nowy temat i bardzo ważny, albowiem trzeba odróżnić dwa pojęcia, mianowicie oddech i oddychanie. Oddech jest to fizyczny (mechaniczny) proces przepływu powietrza do płuc, natomiast oddychanie jest procesem biologicznym. W języku angielskim te dwa pojęcia są zupełnie inaczej nazywane, tzn. briefing związany jest z oddechem a respiration z oddychaniem. O prawidłowym oddychaniu możemy bowiem mówić, o ile zachowany jest prawidłowy oddech, dzięki czemu do płuc dociera właściwa ilość powietrza.
Jak wygląda profilaktyka OBPS? Czy można w jakiś sposób zapobiegać bezdechom?
Tu pewnie Panią zaskoczę, albowiem moim zdaniem profilaktykę OBPS powinniśmy już wdrażać u małych dzieci dbając o ich prawidłowy oddech, czyli zwracając uwagę na drożność nosa. Ale to jest temat na inną rozmową. Natomiast u dorosłych, którzy żyją w nieświadomości z przewlekle niedrożnym nosem, ważne jest, aby zareagować na pierwsze objawy takie jak suchość w ustach podczas snu lub po nocy, suche wargi wymagające stałego używania kremu, budzenie się w nocy, poranne zmęczenie itp., a pojawienie się chrapania należy traktować jako sygnał alarmowy. I koniecznie pilnować wagi swojego ciała oraz ogólnych zaleceń dotyczących prawidłowej higieny snu.

Jak powinien przebiegać prawidłowy, wartościowy sen?
Zdrowy sen jest niezwykle ważny dla człowieka. Dla dziecka jest to czas, kiedy najbardziej kształtuje się system nerwowy, organizm rozwija się. W przypadku dorosłego jest to okres regeneracji. Mówiąc o prawidłowym śnie, tzn. takim, który zapewnia tę regenerację, należy wspomnieć, że prawidłowy sen podzielony jest na 4-6 cykli, każdy 60-90 minut. W każdym cyklu występuje faza NREM i faza REM. Jeżeli występują bezdechy, to cykle te są zakłócone. Na skutek niedotlenienia pacjent się wybudza. W dodatku nie są to jednostkowe sytuacje, ale stan, który trwa często latami. Zatem nie ma szans na regenerację mózgu. A mózgu głodnego snu niczym się nie oszuka.
Co powinno dać nam do myślenia, że być może cierpimy na bezdechy?
Podstawowym wyznacznikiem jest poranne zmęczenie, a także senność w ciągu dnia, zaburzenia koncentracji, kiepski nastrój. Warto podkreślić, że osoby z bezdechami mają predyspozycje do depresji. Widzimy, w jaki sposób budzą się dzieci. Rześkie, pełne energii, gotowe do działania. Człowiek dorosły powinien budzić się w podobny sposób.